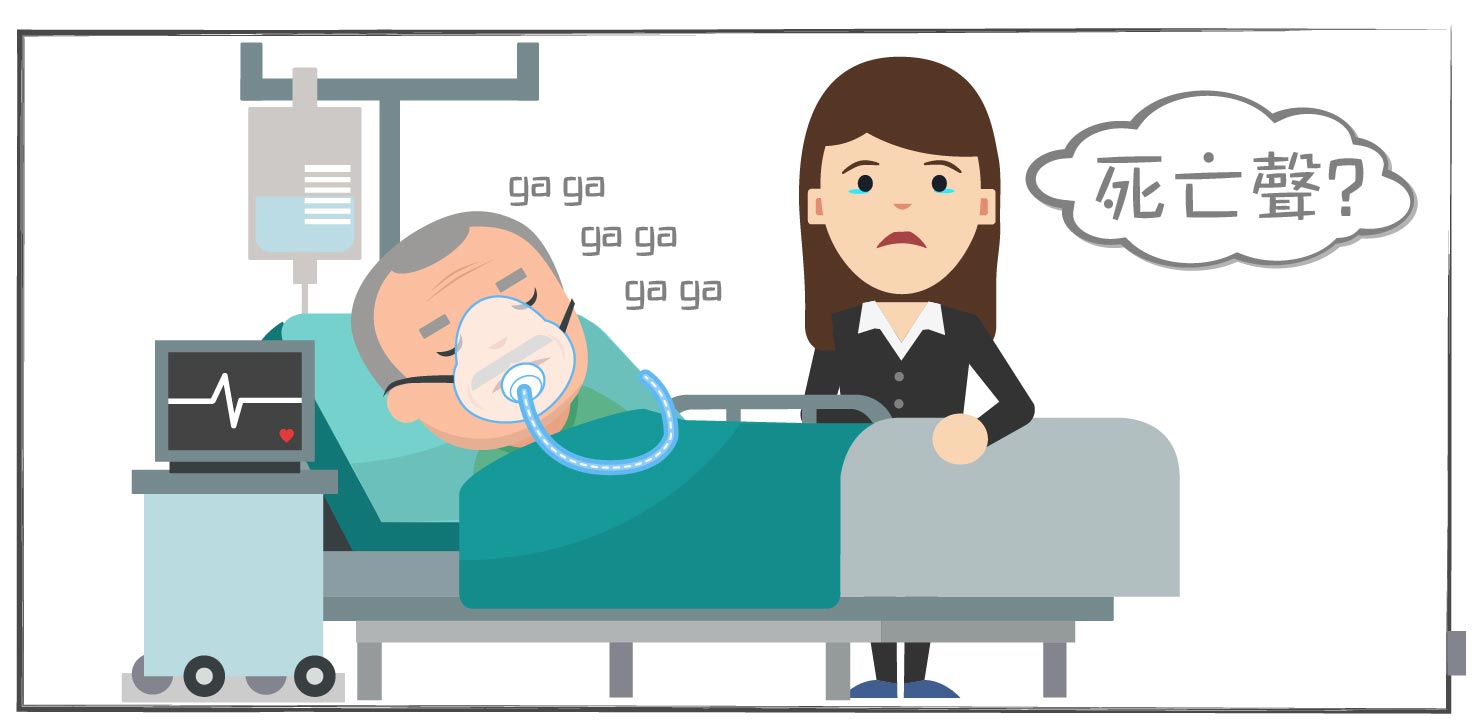
【在宅醫療】如何幫到漸凍人症患者︰常見併發症的處置

漸凍症(肌萎縮性脊髓側索硬化症,ALS)的護理需建立在「在宅醫療系統」之上。透過「日常慢病管理」銜接「在宅住院」與「在宅急症」,能有效處理因呼吸肌麻痺引發的吸入性肺炎或痰堵風險。這種全病程守護模式,旨在確保患者在病情波動時,無需頻繁往返醫院,實現醫療與生活質素的動態平衡。
一、什麼是漸凍症?
當漸凍症進入中後期,反覆併發症成為最大挑戰。此時公立醫療雖提供基礎跟進,但面對突發感染、呼吸危機或假日空窗,家屬往往被迫頻繁送急症。可以透過「在宅住院」模式,將醫院級處置帶進家中。
二、在宅住院的急性處置:常見併發症
在宅住院是指將急性住院治療移轉至家中,由醫護團隊提供接近醫院水準的治療,執行如抽血、靜脈注射、傷口處理等醫院級處置,適用於病情穩定但需密集治療者。
常見併發症的居家處置︰避免不必要的入院
漸凍症是一種病因未明的進行性神經退化疾病,其核心病理在於控制肌肉的運動神經元不可逆地壞死。隨著神經元死亡,大腦下達的指令無法傳遞至肌肉,導致全身隨意肌(包括呼吸肌、吞嚥肌、四肢肌肉)逐步萎縮、無力與失協調。這一根本病變直接引發多系統嚴重併發症。為延緩併發症惡化,「在宅住院」模式針對各併發症提供居家處置:
病理機制
控制呼吸的肌肉(如橫膈膜、肋間肌)無力萎縮,使胸腔無法有效擴張(吸不了氣),也難以呼氣。
在宅住院有什麼處置方式?
- 呼吸支持
-制氧機供給氧氣(維持SpO₂>90%)
-若情況轉差使用BIPAP正壓呼吸機,配合抽痰機 - 上門指導
物理治療師上門教授拍痰技巧和肺部康復維護,並指導家人設定機器參數 - 遠程監察
家屬監測血氧/呼吸頻率,醫護遙距調校參數
病理機制
呼吸肌無力,不僅造成缺氧,更因無法有效咳嗽,造成痰液積聚,細菌滋生,引發肺部感染。
在宅住院有什麼處置方式?
- 到宅接種
流感針、預防針(解決外出困難) - 靜脈注射
靜脈注射抗生素 - 呼吸道支持
霧化吸入治療:支氣管擴張劑(緩解氣促)、類固醇(減輕發炎,需醫師遠距監控劑量)、生理鹽水稀釋痰液 - 留痰種菌
留痰種菌快速檢測,調節適合的抗生素 - 強化排痰
每日拍背+抽痰機清除分泌物,減少感染風險
尿道炎
病理機制
臥床患者難以完全排空膀胱,容易排尿不完全,殘餘尿滋生細菌,導致尿道感染。
在宅住院有什麼處置方式?
- 抗生素治療
居家靜脈/口服抗生素 - 留尿種菌
尿液細菌培養,精準調節抗生素 - 導管疏通
護士到宅插尿喉、沖洗/更換尿導管,並指導家屬無菌導尿技術 - 超聲波診斷
手提超聲波可以掃描來觀察尿道、膀胱和腎臟的結構,檢測是否有腫瘤、結石、增厚等異常情況,以便醫生作出診斷
病理機制
控制手腳肌肉的神經細胞壞死,四肢肌肉萎縮無力。不同肌肉群失去神經支配和協調能力,導致無法行走只能長期臥床,局部持續受壓 ,皮膚缺血壞死。
在宅住院有什麼處置方式?
- 抗生素治療
居家靜脈/口服抗生素 - 傷口敷料
進階傷口敷料(如人工皮、泡棉敷料、親水性纖維敷料、藻酸鹽敷料等),吸力較強,可有效吸收傷口滲液,形成濕潤的凝膠體保護層,促進細胞生長和減少疤痕形成 - 傷口清創
傷口專科護士上門清創移除壞死組織,促進傷口愈合。 - 翻身減壓
氣墊床租賃並教導每2小時翻身
病理機制
控制口腔和咽喉的肌肉同樣受影響,變得無力且協調不良(吞嚥需要多組肌肉精細協調)。長期缺乏使用導致肌肉萎縮,使得吞嚥困難,食物或液體容易誤入氣管引起嗆咳,增加吸入性肺炎風險。
在宅住院有什麼處置方式?
鼻胃管置入
護士到府放置/更換(補足公醫缺口),培訓家屬灌食技巧與管路固定阻塞緊急處理
生理食鹽水脈沖式沖通管路,上門更換失效導管
三、案例分享
60歲的陳先生在2024年6月開始出現呼吸功能惡化,在浸會醫院更換過胃喉,到12月已高度依賴呼吸機時,呼吸道醫生和腦神經科醫生建議氣切手術,否則肺炎有機會插喉,進入ICU。但病人感到極度不適,並多次表示「不希望開氣孔手術,亦不想再插喉治療」,不希望再入公立醫院。家人咨詢老友宅醫團隊後,決定啟動「在宅住院」計劃。
案例中的陳先生某夜血氧驟降至85%,家屬緊急聯絡團隊後,醫生攜帶攜帶式血氧監測儀與非侵襲性正壓呼吸器到宅。透過:
- 分析呼吸機數據,調整EPAP(呼氣正壓)參數
- 給予霧化支氣管擴張劑(如Salbutamol)
- 指導家屬「搖擺式拍背法」促進痰液排出
- 2小時內血氧回升至93%,成功避免插管
- 全程處置於宅完成,避免氣管插管及ICU住院
「老友宅醫」FB 用家案例
 「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩
「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩
「媽媽兩個星期前離開了。我們一直想用什麼方式陪伴她最後一刻...」
老友宅醫的守護
- 即時回應:WhatsApp首條訊息獲迅速回覆,非制式表格而是逐項病情詢問
- 高效協作:1小時內安排視訊問診,當晚10點醫生親赴家中檢查用藥
- 全程陪伴:專屬群組每日追蹤病情數據,直到最後時刻
最安心的告別
「在她最熟悉的家中,我們全體陪伴下,媽媽平靜離開。這項服務讓我們好好道別,撫慰了我們的心。」
—— 感謝家屬同意分享這段深刻經歷 ——
 「從復康到善終,全程守護爸爸心願」—— 真情見證
「從復康到善終,全程守護爸爸心願」—— 真情見證
「當爸爸逐步走向人生終點,我們決定:在家完成生命旅程。」
跨階段支援實錄
- 復康治療:言語治療師上門改善吞嚥能力,WhatsApp安排極速妥當
- 善終規劃:團隊提供在家離世指引,協調醫生等專業人員
- 心靈護航:專屬群組即時解答醫學問題與身後安排,紓解家屬焦慮
最珍貴的圓滿
「爸爸在最熟悉環境中,聽著親人聲音,握著溫暖的手安然離去。這份釋懷讓我們更堅強走過哀傷。」
—— 感謝家屬同意分享這段深刻經歷 ——
 「九旬母親的安心之選」——子女的信賴之選
「九旬母親的安心之選」——子女的信賴之選
「母親肺炎出院後虛弱難出門,WhatsApp聯繫當天即獲醫生到診!」
長達兩年的守護
- 極速響應:透過醫健通調病歷,即日下午到診
- 全面醫療:定期檢查、抽血化驗,細心解說報告
- 中醫協作:針灸推拿配合肌肉訓練,醫師耐心教導長者運動
最誠摯的初心
「省卻奔波之苦,讓九十歲母親與照顧者安坐家中接受專業診療,是真正的仁心仁術。」
—— 感謝家屬同意分享這段深刻經歷 ——
總 結
在香港,漸凍症患者可以透過「在宅醫療」實現全病程守護:慢性病居家管理、急性併發症在宅住院、科技整合照護,大幅降低非必要住院與感染風險。這不僅是醫療模式的革新,更是對生命自主的尊重。即使軀體困於方寸之地,心靈仍能擁抱生活的溫度。
參考來源:
- https://www.healthyd.com/ articles/ body/香港首個漸凍人症資料庫-發病年齡-原因-存活期 >>連接
- 協會建資料庫掌握漸凍人症患者情況促設專科門診協助- RTHK >>連接
- 全港首個漸凍人症資料庫發布約半數患者僅餘9個月>>連接
- swd.gov.hk/storage/asset/ section/ 1229/tc/Subv_SAMPLE FSAs 2015/Rehabilitation Services/Sample FSA of HCS_TC.pdf >>連接
- https://www.hkcd.com/hkcdweb /content/2023 /08/13/ content_8594629.html>>連接