【在家離世】
老友宅醫在家離世、呼叫救護車及
call999報警的分別
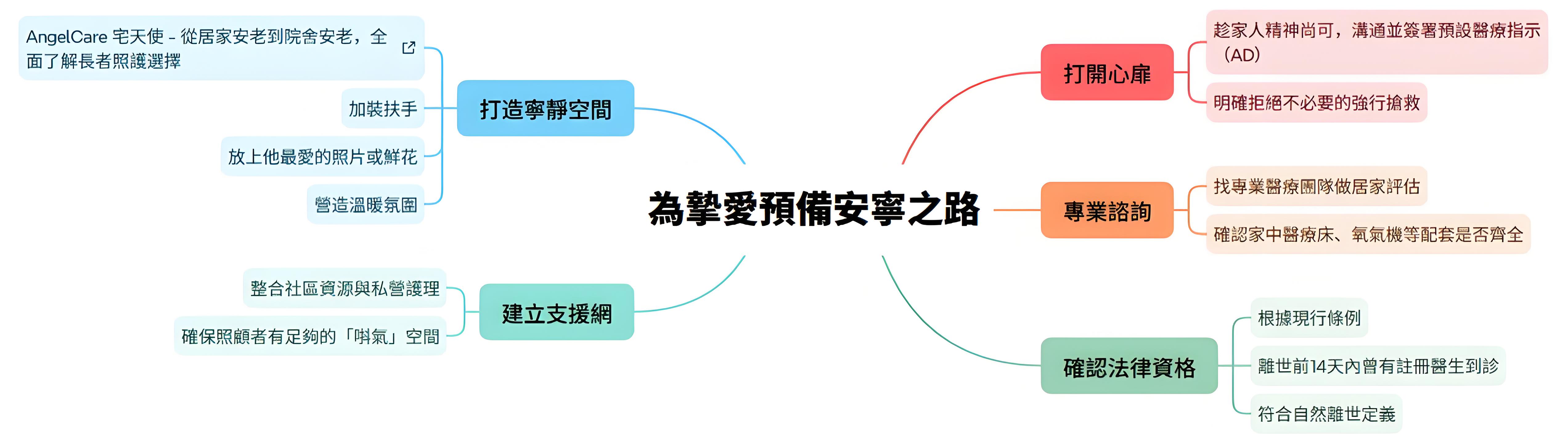
在家離世,選擇第一步,後續大不同。call999 或 呼叫救護車有機會啟動法醫程序,遺體送公眾殮房,有機會解剖,死亡證需等1-3個月;選老友宅醫,由醫生上門確認自然死亡後,即場簽發文件,免法醫、免解剖,遺體送私營設施,文件最快可即日完成。關鍵在於離世前14日內有醫生跟進並確認為自然死亡。
已加入計劃者,若你不知道怎麼做,請直接在WhatsApp群組通知,獲得最專業的指引。
當病人於家中離世時或出現突發轉差時,不同處理方式,會帶來不同走向。家屬第一時間揀邊個處理方式,直接影響病人離世後的處理情景:會唔會入法醫程序、會唔會有機會解剖、遺體會放喺邊度,同埋要等幾耐先可以辦死亡文件。

call999報警
如病人在家離世後才召喚999,而當時沒有醫生在場確認自然死亡,通常會出現以下情況:
- 警方介入調查,家屬需錄口供。
- 需要由法醫進行死因研究
- 有機會解剖
- 黑車運送遺體,一般會送往公眾殮房暫存
- 死亡證需待相關程序完成後才發出(一般需時1至3個月不等
即:由自然離世處理,轉為法醫及法律程序跟進。

呼叫救護車
如病人處於彌留狀態(仍有生命跡象,但狀況危殆),送院後不足24小時離世,會出現以下情況:
- 需要由法醫進行死因研究
- 有機會解剖
- 可能需要警方跟進及記錄
- 白車運送遺體
- 可能進行非家屬所願的積極急救;
即:送院後程序與999類似,存在不確定性。

call老友宅醫
如病人已由老友宅醫醫生跟進,並於家中自然離世:
- 醫生會上門確認離世
- 即場簽發死因證明文件
- 不需要進入法醫程序
- 不需要解剖
- 遺體直接安排送往私營殯儀設施或冷藏設施
- 可即日辦理死亡證及後續文件(一般約30分鐘完成)
即:按自然離世流程處理,無需進入法律程序。
老友宅醫在家離世VS.call999報警、呼叫救護車的分別
| call999報警 | 呼叫救護車 | 選擇老友宅醫 | |
| 是否進入法醫程序 | 有機會 | 有機會 | 否 |
| 是否解剖 | 有機會 | 有機會 | 無需解剖 |
| 遺體運送與存放 | 由俗稱「黑車」的公眾殮房車運送 | 由救護車「白車」 以醫療床運送 | 遺體送往私營殯儀設施或冷藏設施 |
| 文件處理時間 | 長 | 較長 | 可即日完成文件及安排後續 |
- 醫生於死者去世前14日內曾作診治。
- 死因明確為自然死亡。
重要提醒
如病人已加入在家安寧計劃,當病情出現變化或離世時,請直接於WhatsApp群組通知我們,我們會安排醫生跟進及處理後續流程。
在家安寧面對突發情況,家人如何作出合適選擇?
常見問題
如病人已加入老友宅醫在家安寧計劃,只需即時於WhatsApp群組通知我們,我們會安排醫生跟進並上門處理後續程序。
一般情況下,如病人已在我們醫生跟進的在家安寧計劃內,並屬自然離世,無需自行召喚999,只需通知我們即可。
我們會根據通知時間安排醫生上門,一般會於辦公時間內盡快處理;如屬夜間或凌晨,我們會於最早可行時間安排跟進。
如屬於已跟進的在家自然離世個案,並由醫生上門確認,一般不需要報警或轉介法醫程序。
(如非計劃內個案或特殊情況,則需按法定程序處理。)
醫生確認後,會由合作殯儀團隊安排接送遺體,並送往私營殯儀設施或冷藏設施作後續安排。
可以短時間安排(視乎情況及環境),醫護團隊會協助提供適當建議,例如環境溫度及基本處理方式。
不是,家屬可以自由選擇殯儀公司,我們亦可以提供合作公司作參考及協助安排。
在香港,如由註冊醫生確認屬自然死亡,並按程序簽發相關文件,在家離世是合法及可行的。
可以先保持冷靜,於WhatsApp群組通知我們,我們會提供指引及安排醫生評估情況。
群組內包括醫生及醫護團隊,可提供:病情查詢及醫療建議、臨終階段支援、離世通知及流程處理、醫生上門安排協助
總結:
當病人於家中離世時或出現突發轉差時,不同處理方式,會帶來不同走向。家屬第一時間揀邊個處理方式,直接影響病人離世後的處理情景:是否進入法醫程序、是否需要解剖、遺體會放喺邊度,要等幾耐先可以辦死亡文件。