【在宅醫療】在宅醫療、在宅住院、在宅急症有什麼分別?
在宅醫療(Home healthcare)是一種以患者為中心、將醫療資源延伸至家中的服務模式。它涵蓋了基礎在宅醫療(慢性病與失能管理)、在宅住院(急性病症居家治療)、在宅急症(針對感染症的應急處置)以及在家離世(末期紓緩治療)。這種模式突破了傳統醫院的圍牆,確保患者在不同健康階段都能在熟悉的環境中獲得連續性、無縫銜接的專業照護。
香港公立醫院長期超負荷運轉,急症室輪候時間在流感高峰期間可長達8小時以上,病房使用率甚至超過100%。面對人口老化與醫療需求激增的挑戰,香港開始探索在宅醫療模式——將醫療服務從醫院延伸至患者家中。然而,在宅醫療、在宅住院、在宅急症三者常被混淆。本文將釐清其核心區別與應用場景,為香港發展居家醫療體系提供清晰指引。
一、在宅醫療是什麼:全階段居家健康照護

在宅醫療(Home healthcare)是指將各層級醫療與照護服務延伸至患者家中,涵蓋從健康管理到生命末期的全過程。在宅醫療是一個統稱,其中又包括在宅住院、在宅急症、在家離世等不同模式。
在宅醫療、在宅住院、在宅急症、在家離世的服務範疇與概念銜接
在宅醫療:
在宅醫療:針對慢性病管理、失能/失智照護、身體功能維護(如復健)、日常護理(如換藥、管路照護)等基礎居家醫療照護,即一般意義上的在宅醫療概念。
在宅住院:
當居家發生需「住院」治療的病症時(如輕度感染、靜脈輸液、傷口清創),提供接近醫院標準的醫療服務。
在宅急症:
是在宅住院的具體實施模式,主要針對需住院治療但病情較為緊急的狀況(如嚴重感染需要靜脈注射、脫水、疼痛控制)。隨著在宅醫療技術的發展,現可將這類情況轉為居家處理。
在家離世(紓緩治療):
針對生命末期病患,提供症狀控制、舒適照護及心理靈性支持,達成在家善終的願望。
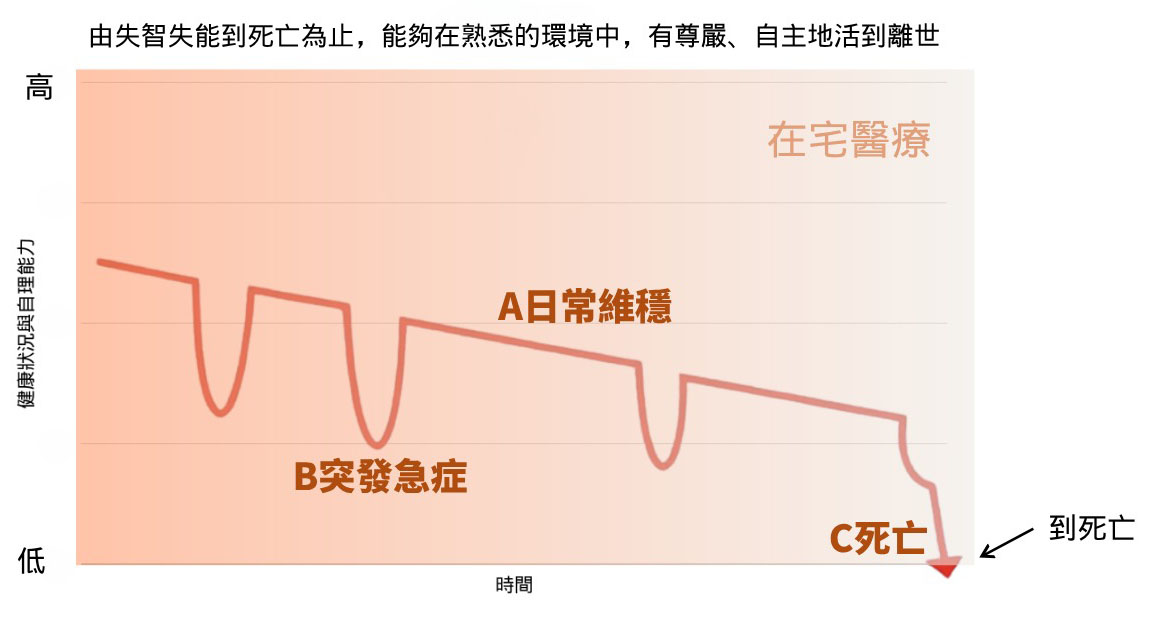
簡言之,在宅醫療提供從日常照護到安寧的完整居家服務。當失智失能或選擇在家離世的長者,在接受居家健康照護期間若發生需住院級別的急性惡化,則啟動「在宅住院」模式,讓患者能在熟悉的家中接受等同住院的治療,避免往返醫院的折騰與風險。
二、在宅醫療服務體系=醫護體系+照顧體系

要實現上述無縫銜接的連續性服務,背後依賴的是在宅醫療團隊與長期照顧體系的緊密結合。
- 醫護體系:由醫師、護理師、藥師、物理治療師、職能治療師等專業醫療人員組成,負責醫療評估、診斷、處方、治療計畫擬定與執行(如開藥、打針、換藥、復健指導)。
- 照顧體系(長照體系):由照顧員、家庭成員等組成,負責協助日常生活照顧,如沐浴、進食、翻身、拍背等。
兩個體系的銜接與協作:
在宅醫療團隊是服務的大腦,負責判斷病情、制定計畫;而長照團隊則是服務的手腳,協助執行日常照護並即時回報患者的狀況變化。兩者透過共享照護計畫、即時通訊群組等方式保持密切聯繫,確保當患者從「在宅醫療」狀態轉為需要「在宅住院」或面臨「在家離世」階段時,所有團隊成員都能同步資訊,提供整合性的服務,共同支持患者與家屬。」
三、在宅住院是什麼:將醫院搬到家中

在宅住院(Hospital at Home)是將原本需住院治療的急性病症,把接近醫院標準的醫療服務移轉至患者家中執行。
醫院能做的,家也能做:
專業醫護團隊帶著設備到家,安全執行如靜脈輸液、傷口處理等需要技術處置的醫療服務。不用再勞師動眾把虛弱的老人家送往醫院。
無縫接軌,療程不中斷:
如果長輩在醫院住了幾天,但還有治療未完成,「在宅住院」團隊能直接接手,把剩下的治療在家完成。省去重新適應醫院環境的壓力。
安心後盾,彈性應變:
萬一在家治療過程中,發現情況比預期複雜(例如感染控制不如預期),屆時再安排入院處理。在家治療不是「孤注一擲」,而是有醫院做後盾的彈性安全網。
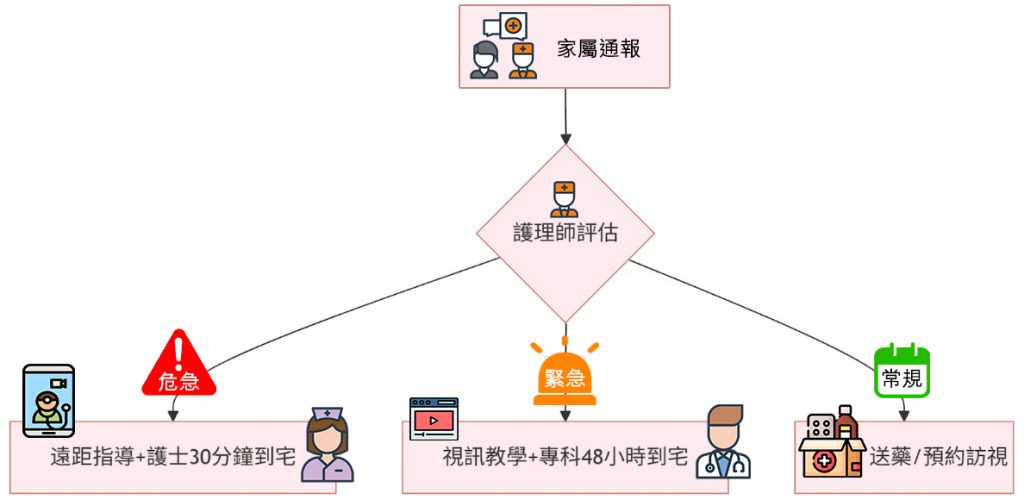
四、在宅急症是什麼:急性感染的居家應急處置
在宅急症(Acute Home Care)是在宅住院的一種具體實施模式,針對急性疾病(如肺炎、尿路感染、軟組織感染)需要住院治療的患者,由醫師、護理師等組成照護小組,提供急症治療、床邊檢驗、藥物調劑等短期服務,減少住院風險與成本。
主要特點包括:
醫療團隊會根據患者的具體病情提供相應的急救和治療
目的是減少患者因急性病症而進入醫院的需求,從而提高醫療資源的使用效率
這項服務通常涵蓋短期的急性病治療,並且有助於減少醫療機構的負擔
五、三種模式有什麼區別?
在宅醫療︰
保持在家生活質素,延緩退化從而避免住院
在宅住院(非急症)︰
避免入院一次差一次的情況
在宅急症︰
減少住院風險與成本
在宅醫療︰
以長期臥床、慢性病或行動不便者為主,需持續性醫療照護但病情相對穩定者。
在宅住院(非急症)︰
發生原本需要住院治療的症狀,經醫師評估可於家中治療者
在宅急症︰
適合在宅住院,同時病情較為緊急者
在宅醫療︰
慢性病管理、傷口換藥、藥物調整、健康諮詢
在宅住院(非急症)︰
輕度感染、吊鹽水、打升白針、放肚水、傷口清創
在宅急症︰
嚴重感染、脫水、疼痛控制、跌倒
在宅醫療︰
長期(數月到數年)
在宅住院(非急症)︰
中期(1-2週)
在宅急症︰
短期(7-9天)
在宅醫療是慢性照護,強調長期支持。在宅住院/在宅急症是針對急性疾病,提供住院等級治療,屬於住院的替代方案。兩者可視為連續光譜,急性惡化時可從在宅醫療無縫轉銜至在宅急症。
六、香港如何發展在宅醫療?
目前,香港提供的服務主要可分為兩類:
基本居家照顧服務:包括護理員上門協助日常起居,如沐浴、膳食、簡單復康活動等。
擴展性的服務券計劃:例如「社區照顧服務券」,可用於支付護士、物理治療師、職業治療師及言語治療師的上門服務。
因此,香港在宅醫療的關鍵缺口在於:
缺乏醫生參與:醫療決策仍依賴於醫院專科門診或公立診所,未能融入在宅團隊。這導致長期照護團隊(如物理治療師、護士)無法與醫生進行有效、即時的溝通,僅能依靠轉介信進行單向且透明度低的聯繫,影響治療計劃的連貫性與成效。
缺乏系統性個案管理機制:現行服務缺乏專責人員協調醫療與照顧需求,導致服務斷裂,難以製定整體性的治療方案。
服務範圍有限:現有計劃仍未涵蓋核心醫療服務,如西醫、牙醫診療,藥劑師及營養師的角色也尚未系統性納入。
若要推動香港在宅醫療的發展,需參考海外經驗,建立包括醫生、藥劑師、營養師在內的整合性服務團隊,並引入個案管理角色,加強專業間溝通與協作,從而提升服務效率與質量。
常見問題
適合人群:慢性病患者急性惡化、晚期病患(紓緩治療) 行動不便或長期臥床者、高齡體弱長者(認知障礙者)、照護機構住民、經濟條件許可的家庭;
不適合人群:需緊急手術(如闌尾炎、心臟病發)、嚴重呼吸衰竭(需插管或ICU監測)、家中無人照顧(缺乏24小時看護者)。
可以! 部分高端計劃(如 Bowtie Pink、AXA 卓越)涵蓋 半私家病房等級的在家治療費用,包括:醫生上門診症費、靜脈注射藥物、遠端監測設備。理賠關鍵:需確認保單條款是否列明「居家醫療」或「住院替代服務」。
分流急症:將穩定患者轉為居家治療;減少交叉感染:降低院內感染風險(尤其流感季);縮短輪候時間:騰出病床給危急患者,急症室輪候時間可從8小時降至2小時內。
- 私營服務:每次上門診症約 $800-$2,000(視複雜度),藥物與設備另計。
- 資助途徑:
- 長者醫療券:支付家庭醫生上門費用
- 關愛基金:部分NGO(如香港在宅醫療協會)提供低收入長者免費服務
- 自願醫保:可報銷符合條件的居家治療費用
- 跨專業團隊:醫生、護士、藥師、物理治療師等協作
- 科技支援:遠端生命監測、電子健康紀錄互通(如醫健通)。
- 轉介入院:必要時提供轉介入院服務。
聯絡我們,為你詳細解答。
- 官方機構:醫管局「基層醫療指南」搜尋 「居家醫療」 認可醫生
- 私營機構:老友宅醫提供跨專業團隊
- 保險網絡:Bowtie、AXA 等合作指定居家醫療供應商
總結:在宅醫療是香港高齡社會的必行之路
從在宅醫療的慢性照護、在宅住院的急性替代,到在宅急症的感染控制,三者構成居家醫療的連續性服務鏈。隨著香港65歲以上人口將於2025年突破20%,且公立醫院內科輪候時間長達102週,發展在宅模式已非選項而是必要策略。未來香港若能結合家庭醫生制度(如《基層醫療健康藍圖》的「一人一家庭醫生」政策),並善用大灣區醫療資源(如港深醫院協作),可望將「醫院為中心」的體系逐步轉型為「社區─居家雙軸心」模式。這不僅緩解急症迫爆之苦,更讓長者能在熟悉環境中有尊嚴地康復與終老。





 「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩
「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩 「從復康到善終,全程守護爸爸心願」—— 真情見證
「從復康到善終,全程守護爸爸心願」—— 真情見證 「九旬母親的安心之選」——子女的信賴之選
「九旬母親的安心之選」——子女的信賴之選


