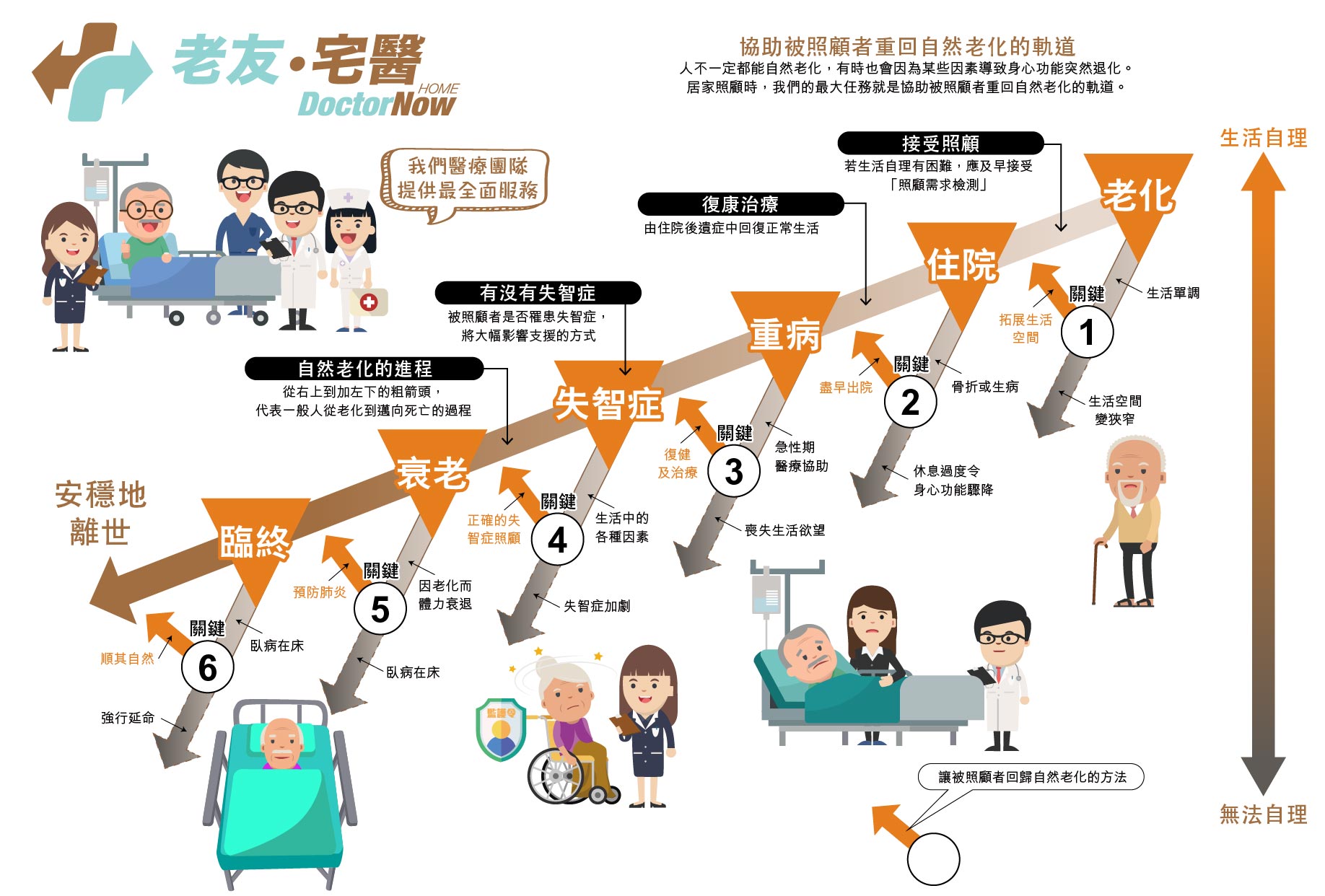
【紓緩治療】傳統紓緩治療與在家舒緩治療有什麼分別?

紓緩治療(Palliative Care)並非放棄治療,而是透過跨專業團隊緩解末期病患的生理與心理痛苦。傳統紓緩治療以醫院或寧養院為基地,提供 24 小時高強度醫療監控,適合症狀劇烈者;在家紓緩治療則強調患者的自主權與家庭連結,在熟悉的環境中進行症狀管理。兩者的選擇核心在於「醫療必要性」與「病人對尊嚴環境的意願」之間的平衡。
目前分為「傳統紓緩治療」與「在家紓緩治療」兩大類。
在選擇治療模式時,除了醫療必要性,病人的意願與家庭環境更是關鍵。以下將深入剖析兩種主流模式。
一、 紓緩治療兩種主流模式
傳統模式(住院/寧養院)的優勢在於能即時應對如頑固性疼痛或呼吸困難等急性症狀,但受限於院舍規則,家屬參與度較低。居家模式則賦予患者最高的生活掌控感,在家人陪伴下維持日常情感連結,適合病況相對穩定且渴望「以家為本」照護的家庭。
傳統紓緩治療
- 應對如頑固性疼痛、嚴重呼吸困難、急性譫妄能力極強;
- 24小時駐場的專業團隊能即時調整治療方案,為患者快速穩定狀況。
- 患者需適應院舍陌生環境與規則限制,自主性較低;
- 家屬探訪時間可能受限,參與度低。
在家紓緩治療
優勢:深度賦權與心理慰藉
- 極大化的自主與尊嚴: 患者能在自己熟悉的房間、用著心愛的物品、遵循自己的作息生活,維持日常生活的掌控感,這對心理安寧至關重要。
- 無可取代的情感連結: 在家人圍繞下,患者能持續參與家庭生活,親友探訪更靈活自在。這種情感支持是任何機構都無法複製的。
- 「以家為本」的照護: 照顧模式能根據習慣與需求定制,從飲食到日常活動都更具彈性。
主要考量:
- 是否有足夠的配套,包括儀器及人員支援。
二、 傳統住院 vs. 在家舒緩治療
傳統住院紓緩治療
- 醫療及時性
極高,24 小時醫護在場。能即時處理複雜、劇烈症狀。 - 日常自主權
受醫院常規限制。 - 照顧者壓力
較低,家屬主要是「陪伴者」。 - 環境氛圍
較冷冰、有規則限制、空間受限。 - 社交生活
探訪時間受限,較難維持正常社交。 - 費用支出
視乎病房等級與保險,通常較高。
在家紓緩治療
- 醫療及時性
中等,依賴電話諮詢或預約探訪。處理基礎症狀,緊急情況需送院。 - 日常自主權
最高,按病人喜好生活。 - 照顧者壓力
較高,家屬需學習護理技巧並承擔體力勞動。 - 環境氛圍
溫暖、自由,充滿個人回憶。 - 社交生活
親友探訪靈活,能參與家庭生活。 - 費用支出
省下床位費,但可能需自購護理耗材。
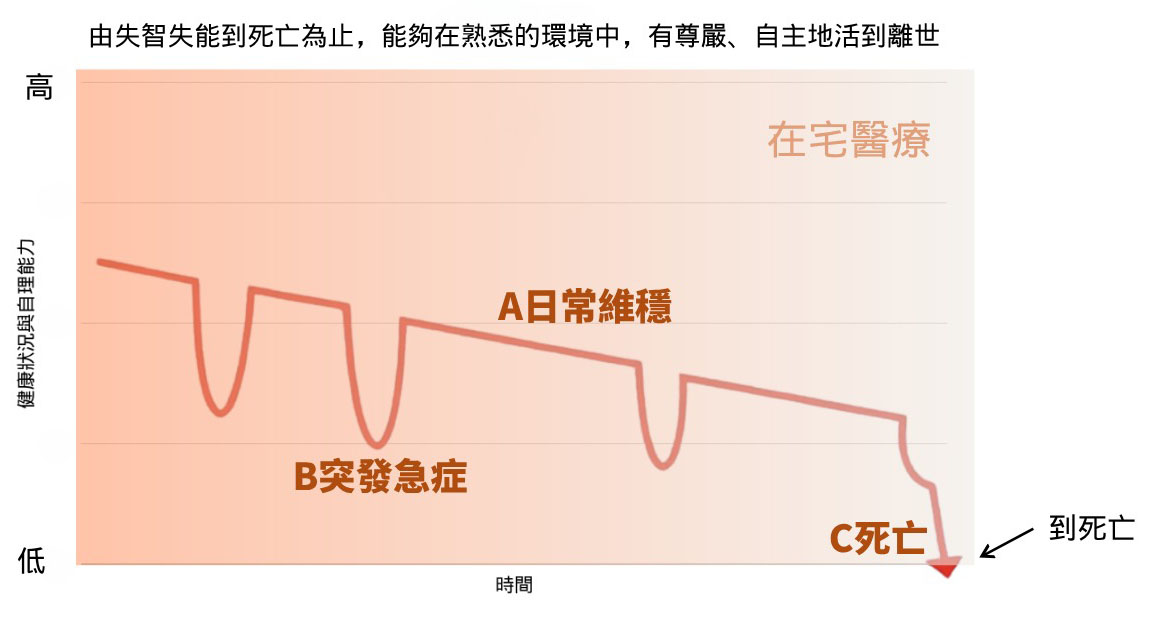
三、現代在家紓緩的關鍵服務:上門診症與遙距醫療
現代居家紓緩已發展出成熟的支援體系。上門診症由專科醫護直接入屋調整嗎啡等藥物;遙距醫療提供 24 小時視訊指導,減少不必要的急症室往返。配合物理治療與職業治療的家居改裝建議,能讓家宅在維持溫馨感的同時,具備專業的護理功能。
- 上門診症:
專科醫生或資深護士會定期家訪,進行評估。他們不僅能處方及調整藥物(如嗎啡),還能處理噁心、呼吸困難、焦慮等複雜症狀,指導護理技巧。 - 遙距醫療:
透過電話或視像,團隊能及時回應疑慮,進行用藥指導或情緒支援,避免不必要的入院。 - 跨專業團隊支援:
- 物理治療師指導舒緩不適的體位與簡單運動;
- 職業治療師安排家居改裝與輔具;
- 社工及心理輔導員提供情緒支援與資源轉介。
- 24小時支援:
多數機構均設有緊急支援熱線,讓家屬在遇到突發狀況時不致孤軍作戰。
四、紓緩治療的費用是多少?
不同紓緩治療費用各異:公立醫院每日開支最低(約 $120-$150);私營院舍看似有固定月費,但需注意洗傷口、吸痰、氧氣等高昂的隱形費用。私營在家舒緩治療(如老友宅醫)則採基礎費用加按需付費,總開支約 $20,000-$30,000,能省下長期住宿費,是經濟且靈活的選擇。
| 公立醫院 | 私營院舍 / 寧養中心 | 在家紓緩治療 | |
| 核心費用 | 每日約 HKD $120-$150 已含基本醫療、護理及藥物 | 月費 HKD $8,000 - $20,000 | 費用取決於使用公營還是私營 私營機構在家離世個案費用大約為HKD $20,000 - $30,000 |
| 隱形費用 | 幾乎無隱形費用 | 隱形費用多: - 洗傷口 ($60-$80/次) - 吸痰 ($60/次) - 醫療消耗品 (尿片、手套等) - 急救氧氣 ($100/次) - 陪診費、年費等 了解更多私營院舍收費明細 | 私營(以老友宅醫為例): 基礎費用 + 按需付費模式。 (以包含醫生首次上門評估、平安藥、吊鹽水、簽死亡證的費用) 物理治療、職業治療等增值服務可按需選購。公營: 若善用費用極低 |
| 適合人群 | 符合資格的市民,但輪候時間長,自主性低。 | 希望獲得全面照料,且預算充裕的家庭。 | 患者渴望回家,有一定支持能力,能靈活組合資源的家庭。 |
| 費用總覽 | 費用最低 | 總支出遠高於廣告月費,隱形消費多。 | 善用資源可達至經濟靈活: 若以公營團隊為主,主要支出僅為設備租賃與消耗品(每月數千元) |
五、我適合接受住院還是在家紓緩治療?
- 評估症狀嚴重性:
若病人目前正經歷難以緩解的生理痛苦(如劇痛、譫妄),建議先入住傳統舒緩病房進行症狀調控。 - 評估支援系統:
若家中有人手、空間,且病人強烈希望回家,則可透過醫院管理局舒緩醫療服務申請家居護理,或尋求私營機構獲得支援。 - 預設醫療指示:
家屬應及早與病人溝通「預設醫療指示 (AD)」,確認病人對於「在哪裡離世」的最終意願。
總結:
無論是選擇傳統病房,還是居家安寧,最重要的是確保病人在充滿愛與專業支持的環境下,安詳地走完最後一段路。
附:香港家居紓緩治療服務機構
| 機構 | 性質 | 主要資訊與申請方式 | 區域 | 服務內容 |
| 醫院管理局 | 公營 | 申請:需通過公立醫院主診醫生轉介。 模式:以七個聯網統籌協調服務。 | 全港各聯網 | 跨專業團隊提供全人治療,包括住院、門診、家居護理及哀傷輔導等。 |
| 善寧會 - 賽馬會善寧之家 | 私營 | 申請:直接聯絡機構。 | 為晚期病者提供身體、心靈、情緒及靈性的全面照護。 | |
| 靈實司務道寧養院 (賽馬會安寧頌「安居晚晴照顧計劃」) | 私營(與賽馬會安寧頌合辦) | 申請:由醫護或社工轉介,或自行聯絡評估。 聯絡電話:2706 8502 | 全港(離島除外) (九龍、將軍澳、港島東優先) | 跨專業團隊上門;首次家居照顧免費,往後每節(約1小時)收費$30。 |
聖公會聖匠堂長者地區中心 (與賽馬會安寧頌合辦) | 私營(與賽馬會安寧頌合辦) | 申請:醫院轉介或直接聯絡中心評估。 對象:60歲或以上晚期病人。 | 屯門、元朗、天水圍 | 提供護理跟進、心理輔導、靈性關懷及社交活動等。 |
香港復康會 (賽馬會安寧頌「安晴.生命彩虹計劃簡介) | 私營(與賽馬會安寧頌合辦) | 申請:直接聯絡中心。 查詢電話:2549-7744 | 灣仔區及港島東區 | 症狀舒緩、照顧者支援、連結社區資源、輔導服務等。 |
(賽馬會安寧頌「安‧好」居家寧養服務) | 私營(與賽馬會安寧頌合辦) | 申請:必須由醫院紓緩科轉介。 | 港島區、深水埗、荃灣、葵青 | 提供身體照顧(症狀管理)、心社靈照顧(情緒支持)及實務照顧(覆診接送)。 |






 「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩
「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩 「從復康到善終,全程守護爸爸心願」—— 真情見證
「從復康到善終,全程守護爸爸心願」—— 真情見證 「九旬母親的安心之選」——子女的信賴之選
「九旬母親的安心之選」——子女的信賴之選