【紓緩治療、在家臨終】嗎啡止癌末疼痛注意事項
癌末病人尋求安樂死,多源於無法忍受疼痛。正確使用止痛藥是關鍵:輕度疼痛用撲熱息痛,中度用非類固醇消炎藥,重度需嗎啡類藥物。嗎啡作用於中樞神經止痛,初期可能出現噁心、嗜睡,便秘則需持續處理。正確用藥不會上癮,疼痛中服用不會呼吸停頓,研究顯示適當使用嗎啡的末期病人存活期更長。在醫生指導下,嗎啡是極其安全有效的止痛選擇。
可正確使用止痛藥,大概分為3類︰
一、輕度疼痛:醫生或會處方撲熱息痛 (Paracetamol)或雙氯芬酸鈉 (Diclofenac Sodium) 等。
二、中度疼痛:可試阿斯匹靈及其他非類固醇消炎藥。
三、重度疼痛:需要較強效的止痛藥物(如包含嗎啡類成份的止痛藥),例如 Codeine, Tramadol, Morphine, Methadone 及 Fentanyl 貼片。
嗎啡可減輕末期癌疼,但我們有必要先了解一下嗎啡止癌末疼痛注意事項。
嗎啡可減輕末期癌疼,但我們有必要先了解一下嗎啡止癌末疼痛注意事項。

為什麼癌症患者會感到疼痛?
- 癌腫本身。
- 癌腫侵入了神經線、器官或骨骼。
- 癌症的治療——放射治療和藥物治療在幫助你之餘,有些副作用可能引起不適。
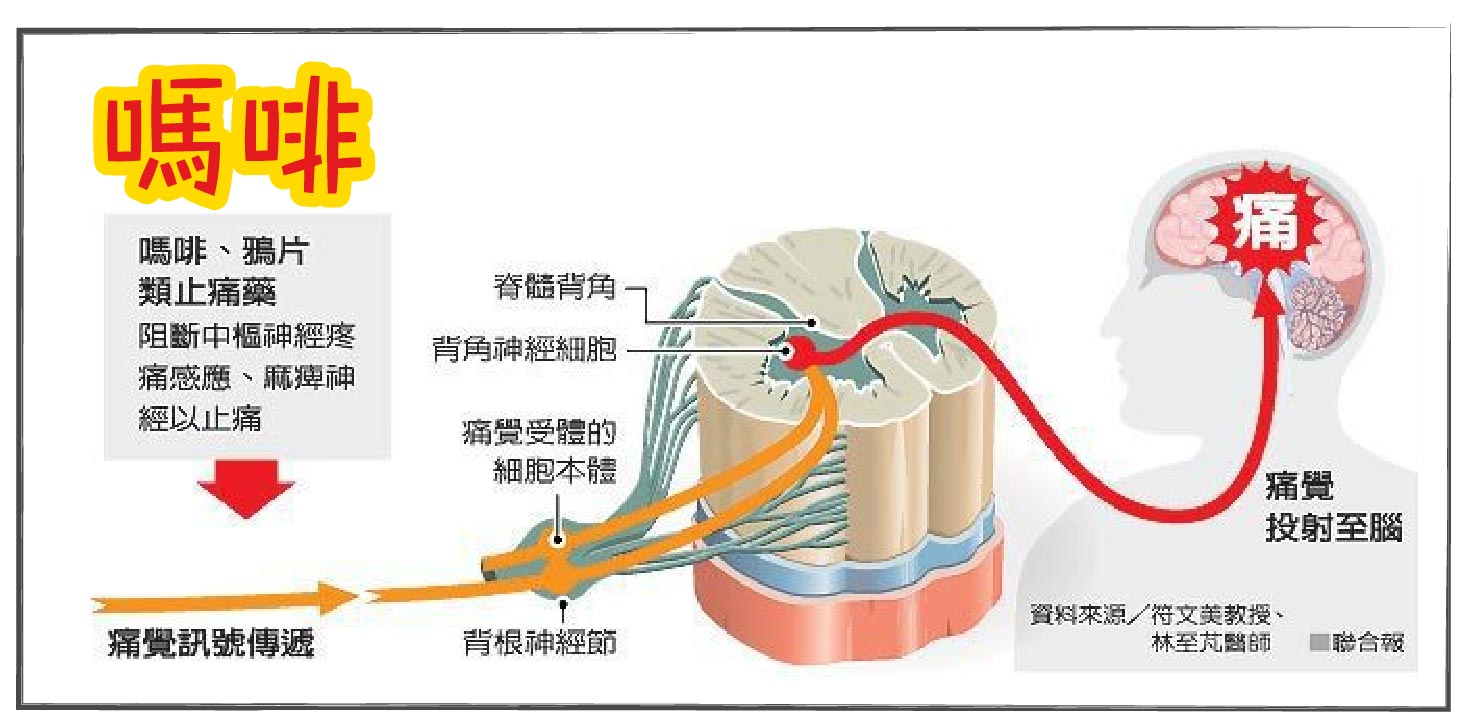
甚麼是藥物作用嗎啡?
作用於中樞神經與平滑肌,能改變神經對痛的感受與反應,從而達到止痛的效果。作為鎮痛劑,嗎啡可減輕末期癌症疼痛、對緩解大面積燒燙傷等中重度疼痛患者的痛苦貢獻良多。給藥後嗎啡會分布於全身,但在腎、肝、肺中濃度較高。
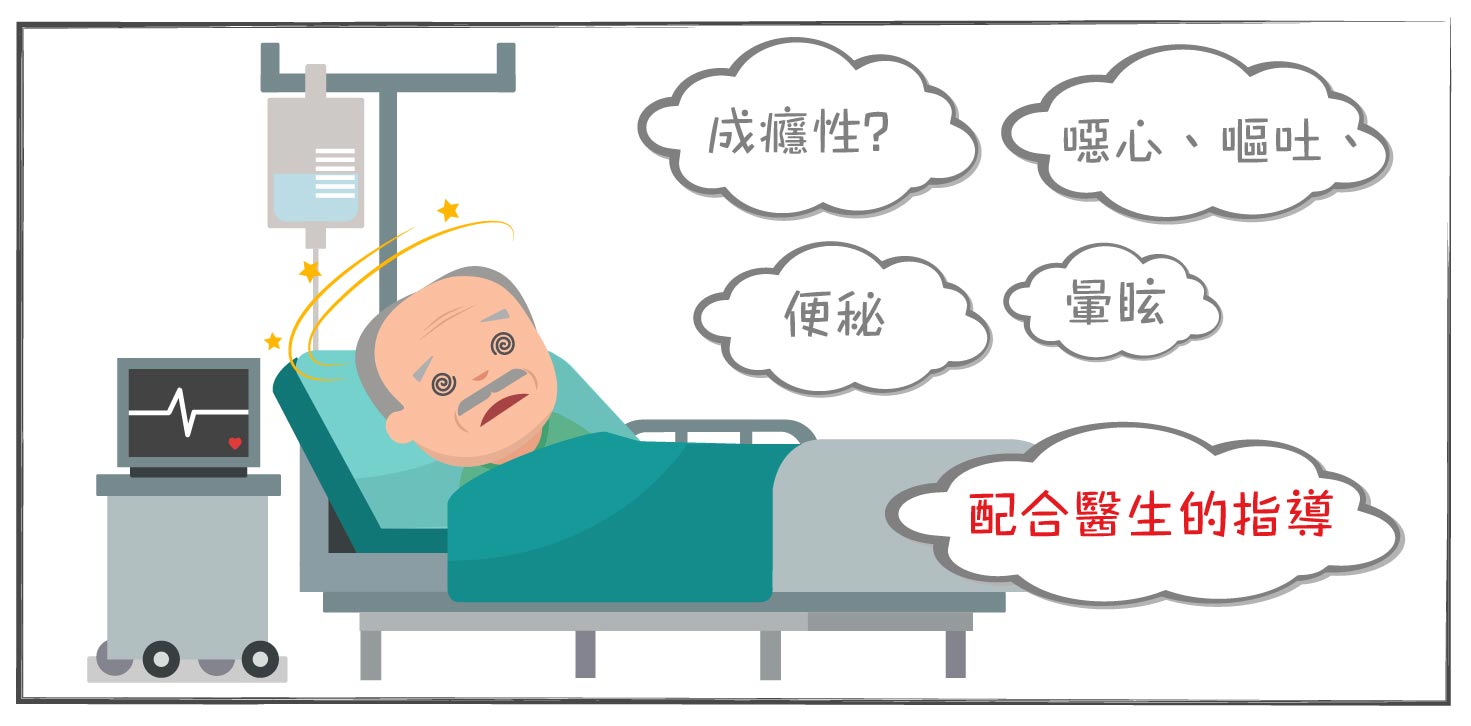
嗎啡有甚麼副作用?
- 嗎啡具有成癮性,因此也被列入毒品。使用嗎啡者,偶爾或有產生噁心、嘔吐、便秘、暈眩、輸尿管及膽管痙攣等現象。高劑量的嗎啡容易導致呼吸抑制、血壓下降、昏迷。兒童、嬰兒使用嗎啡後,易產生痙攣現象,宜審慎使用。
- 嗎啡另外一個副作用是長期使用後,需要更高的劑量才能達到相同的止痛效果。
- 正確用藥不會令人上癮,只要配合醫生的指導,定時定量服用,它是幫助戰勝癌痛的良方。一旦病情減輕,疼痛也可能隨之減退,屆時可按醫生指示,逐漸停止服用鎮痛藥。在未徵詢醫生意見前,切勿擅自更改服用劑量。若發現正在服用的鎮痛劑效力大不如前,應立即告訴醫生,請醫生根據需要增加劑量或更換其他鎮痛藥物。

嗎啡類鎮痛藥物常見錯誤關點︰
- 應忍痛到最後一刻才服藥?
矯正:應依照醫生處方,定時和定量服用鎮痛藥,若等到疼痛惡化至不能忍受的地步才服藥,藥物便不能及時發揮止痛效能。病人不但承受不必要的困擾,還可能會懷疑藥物的止痛能力而不願繼續服藥,構成惡性循環。 - 嗎啡類鎮痛藥物會否令病人呼吸停頓?
矯正:疼痛刺激病人呼吸急促,所以疼痛中病人服用嗎啡類鎮痛藥是不會出現呼吸停頓的。 - 嗎啡類鎮痛藥物會否加速病人死亡?
矯正:研究資料顯示適當服用鎮痛藥的末期癌症病人,與不接受鎮痛藥的末期癌症病人相比,存活期反而更長。
醫用嗎啡有甚麼種類?
嗎啡 (Morphine):嗎啡是最常用的強效止痛藥,用藥方式包括:
- 短效藥片 (Sevredol®)
- 長效藥片 (Morcap® SR, Morphgesic® SR, MST Continus®, MXL®, Zoumorph®)
- 短效藥水 (Oramorph®)
- 沖劑 (MST Continus®) 。栓劑 (Morphine) 。肌肉注射針劑 (Minijet® Morphine Sulphate)
- 與止嘔藥混合的針劑 (Cyclimorph®)
嗎啡類衍生物的止痛劑在西方國家的使用與日俱增,市場已有許多型態的嗎啡類的止痛劑,例如以貼片存在的fentanyl,用於需大量口服嗎啡或無法進食的癌末病人、較不影響小便通暢的oxycodone、短效用於麻醉止痛的 alfentanil、用於急性疼痛的舌下錠Buprenorphine、或手術後止痛,外科醫師喜愛處方的pethidine。但別忘記,任何外科手術中嗎啡是必需品。
嗎啡對癌末病人的優點是沒有使用劑量的上限,可隨著疼痛將劑量慢慢往上調控,達到適切的疼痛控制,幾乎沒有傷肝毀腎的副作用,不過無法避免一開始的副作用例如噁心與嘔吐,這感覺往往讓病人對其初印象感到惡劣,還好身體會慢慢適應。另外便秘、小便滯留等問題也會長期遺留,令人不適。
甚麼情況下可使用嗎啡?
患有末期疾病出現疼痛與呼吸喘迫,影響日常活動甚至睡眠時,嗎啡是唯一能真正控制症狀、達到良好生活品質的藥物,也是世衛組織建議的評估指標。
嗎啡是處理這些問題最有效的藥物,也是唯一能夠真正控制症狀,達到良好生活品質的藥物,更是世界衛生組織和各大醫療臨床指引,建議與評估病人是否受到良好治療的指標之一。
在使用嗎啡初期,有部分的人會引起嗜睡或噁心、嘔吐。通常在幾週內這些副作用會隨著身體逐漸適應而消失。而在這幾週內,只要適當向醫師反映,配合一些輔助藥物,都可以減輕副作用的困擾。末期疾病的病人,幾乎都會出現惡病質的現象。身體會開始先行代謝蛋白質,因此無論是否有補充營養,身體仍會持續消瘦,和使用嗎啡導致嗜睡和無法進食,沒有必然聯繫。
在醫生的指示下服用,嗎啡是一種極其安全的藥物,其不像其他的藥物,會有用藥上限與藥物過量的問題。
然而,癌症患者的疼痛狀況是很複雜的,通常不會只有一個部位,或是一種類型的疼痛。經常是體感性疼痛、內臟性疼痛和神經病痛變混合發生的疼痛。再加上癌症疼痛通常強度較高,非鴉片類藥物不足以抑制。所以,鴉片類藥物在癌症疼痛控制上有舉足輕重的地位。近年來歐美治療癌症疼痛的準則中,都已不再強調或直接揚棄1986年世界衛生組織 (WHO)提出的 「疼痛階梯」的概念,甚至於不再僅限於使用鴉片類藥物在癌症疼痛,其他中重度以上的非癌症疼痛也可以考慮使用鴉片類藥物。
因此,對於使用止痛藥物熟悉的醫師,在檢視病患的疼痛狀況後,只要癌症病患有止痛需求時,就可直接使用鴉片類止痛藥,甚至是強效性鴉片類止痛藥。
總 結
「癌症病人不該受疼痛之苦,他們有擺脫痛楚的權利。以治療消除痛楚,正是重視病人這項權利。」摘錄自一九九零年日內瓦世界衛生組織(WHO)減輕癌痛及紓緩護理專家委員會報告。患者需要謹記︰你需要很多精力去攆走癌病,而控制癌痛是你、你的醫生和護士、家人、朋友和照顧你的人集體努力的成果。你不必默默承受痛苦和孤身對抗癌痛。重病患者極需要別人多方面的協助,「老友宅醫」正是肩負醫療及統籌的角色,與患者、照顧者、家人及其他身心靈專家同行,希望攜手協力讓患者在相對平靜舒適的環境中完成生命的最後一程。