【在家離世】據香港法律,是否只有醫生才有權證實病人已經死亡?
在香港,只有註冊醫生才有法律權利證實死亡並簽發文件。雖然護士或救護員可觀察生命體徵,但根據《生死登記條例》,必須由註冊醫生親自檢視屍體並確信死亡後,方可簽發「死因醫學證明書」(表格 18)。對於在家離世個案,法律要求患者在離世前 14 天內曾獲得註冊醫生診治,且死因為自然疾病,方可免除報警及向死因裁判官報告的程序。

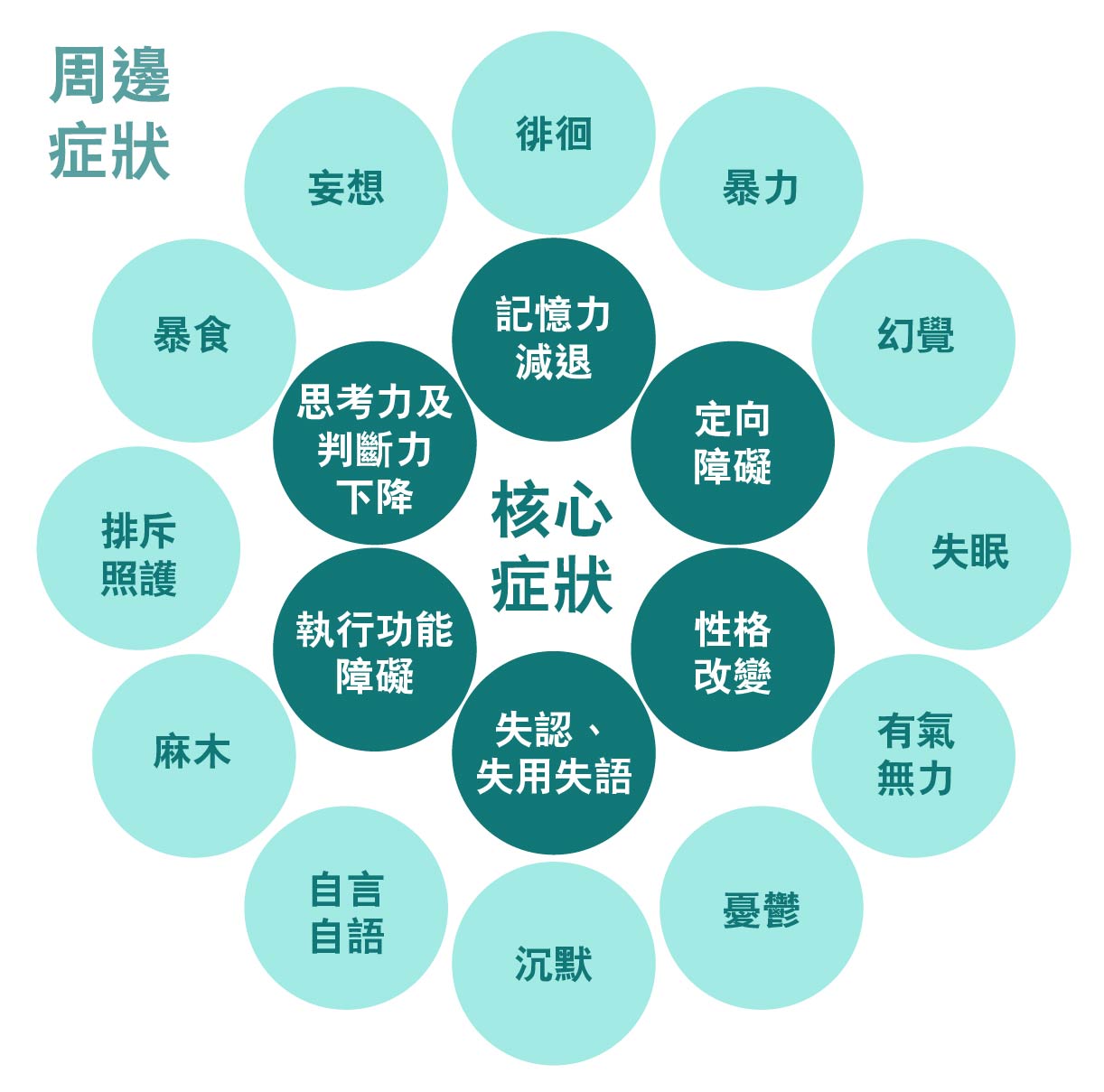
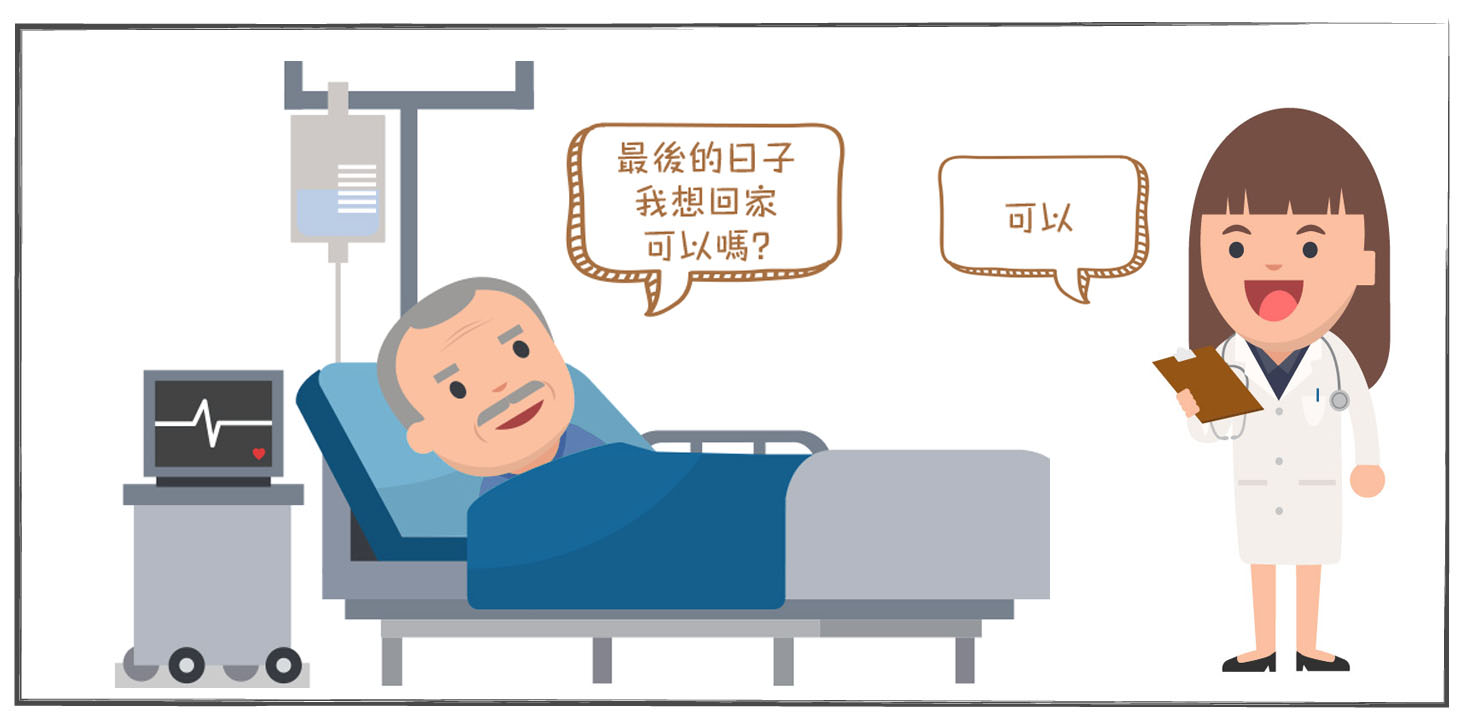
香港在家離世現況
2015年英國倫敦大學國王學院將352個癌症病人及家屬分為兩組。第一組有177位病人在醫院離世,另一組有175人在家中過身。研究人員透過對家屬進行問卷調查,了解病人於生命最後一星期的痛苦程度及安詳感,結果發現在醫院離世者,有25%的家屬往後的時間仍未感到釋懷,相反家人在家中離世的則只有 12% 。
2016年香港大學、中文大學、醫學組織聯會分別做了一項調查,結果不約而同地發現,約30%受訪香港人希望「在家離世」。然而有報道顯示,香港醫療界估計每年「在家離世」的個案只有約3%,相對台灣40%、新加坡27%,香港的數字可謂差強人意。
什麼才是合法的在家離世?
合法在家離世須符合三項法規要點: 1. 《生死登記條例》第 20 條:授權醫生在親自檢視屍體後簽署死因證明書;2. 簽發對象限制:醫生僅向在場親屬或照顧者簽發證明;3. 免報警條款:根據《死因裁判官條例》,若患者離世前 14 天內曾獲醫生診治且診斷為末期疾病,其自然死亡不屬於「須報告的死亡個案」,可由殯儀館直接接走遺體。
「在家離世」的法律基礎建於《生死登記條例》 ( 第 174 章 )
(1) 第20條 關於死亡證明書的條例
(2) 附表二 在《死因裁判官條例》(第504章)下的責任 第II部
(3) 附表二 在《死因裁判官條例》(第504章)下的責任 第III部 第2條
選擇「在家離世」的病人需跟據以下2條香港法律規定賦予醫生相關權力才能確保「在家離世」合法性,
(1)和(2) 授權醫生簽發死因醫學證明書的簽證權力,並發給死者家屬。
(3) 患者死亡前的 14 日內的得到註冊醫生的診治,並死於自然便不用通告死因裁判官、不用報警。
(1)
第20條 關於死亡證明書的條例
關於死因證明書的條文就死因證明書而言,以下條文適用 ——
(a) 登記官須應註冊醫生的書面申請,向其提供一本符合訂明格式的死因證明書的印製表格簿冊; (見表格 18)
(b) 如有任何人於死前最後患病期間經由一名註冊醫生診治,則該名醫生須在該人死後隨即在符合本條訂明的格式的證明書上簽署,並盡其所知及所信,在證明書上述明死因,同時將該死因證明書送交須根據本條例申報關於該宗死亡個案資料的人,而該人於申報關於該宗死亡個案資料時,須將該證明書送交登記官員;證明書上所載死因須記錄於登記紀錄內:
但除非該名醫生曾親自檢視該人的屍體,並信納該人已死亡,否則不得在該證明書上簽署;或如該人是在醫院內死亡的,則除非該名醫生接獲另一名註冊醫生的通知,謂該另一名註冊醫生曾親自檢視該屍體,並信納該人已死亡,否則不得在該證明書上簽署; (由 1967年第 40號第 2條修訂;由 1997年第 27號第 71條修訂;由 1997年第 80號第 59條修訂 )
(2)
附表二 在《死因裁判官條例》(第504章)下的責任 第II部
在《生死登記條例》( 第 174 章 ) 下的責任
現憑《生死登記條例》( 第 174 章 ) 第 20 條制定,如任何人在死前最後患病期間經由一名註冊醫生診治,則該名醫生須在下列規限下在該人死後向一名合資格申報人簽發死因證明書,該證明書內須包括一項陳述,述明在該段最後患病期間曾否施用麻醉藥,如曾施用,則述明施用何種麻醉藥。上述的規限是除非該名註冊醫生曾親自檢視該人的屍體,並信納該人已死亡,否則不得在證明書上簽署;或如該人是在醫院內死亡的,則除非該名醫生接獲另一名註冊醫生的通知,謂該另一名註冊醫生曾親自檢視該屍體,並信納該人已死亡,否則不得在該證明書上簽署。該申報人有責任將證明書送交登記官員。
辦理死亡登記的合資格申報人
( 即只應向該等人發給此證明書 ) ——
- 在死者死亡時在場的死者親屬。
- 在死者死前最後患病期間照顧死者的死者親屬。
- 在死者死亡時在場的人。
- 在死者死前最後患病期間照顧死者的人。
- 符合以下說明的房屋的佔用人:死者在該房屋內死亡。
- 安排埋葬死者屍體的人。
(3)
附表二 在《死因裁判官條例》(第504章)下的責任 第III部 第2條
《死因裁判官條例》( 第 504 章 ) 附表 1 第 1 部指明各類須予報告
的死亡個案如下 ——
- 某人的死亡,而在醫學上的死亡原因是註冊醫生不能在死因證明書上準確地陳述的。
- 某人 ( 不包括在其死亡前被診斷為已患期末期疾病的人 ) 的死亡,而該人在其死亡前的 14 日內的最後患病期間並無得到註冊醫生的診治。
- 意外或受傷 ( 不論在何時受傷 ) 所導致的死亡。

醫生如何發出死亡證明
選擇在家離世需安排醫生每 14 天定期上門診治,以符合法律上的「持續診治」定義。醫生會根據臨床經驗與心電圖等儀器確認死亡,並隨即簽發表格 18。非醫療人員(如家屬或未獲授權人士)判定死亡並不具法律效力。
醫生將根據病人的病情以及他們的臨床經驗,來判斷病人是否已經死亡。根據香港法律,任何非醫療人員试图證明病人已經死亡都是非法的。這是因為只有醫生才具有專業的醫療知識和技能,能夠準確地判斷一個人是否已經死亡。此外,填寫和簽署死亡證明也需要符合一定的法律程序和格式,這些都需要由專業人士如「老友宅醫」來完成。
總 結
根據香港法律,只有醫生才有權證實病人已經死亡。這是因為醫生具有專業的知識和技能,能夠準確地判斷一個人是否已經死亡,並能按照法律程序填寫和簽署死亡證明。「老友宅醫」為此一直肩負著醫療及統籌的角色,與患者、照顧者、家人及其他身心靈專家同行,攜手協力讓患者在相對平靜舒適的環境中完成生命的最後一程。