【骨質疏鬆】補骨針

骨質疏鬆
比你想象中更普遍
骨質疏鬆是沉默的殺手。
根據香港衞生署統計,65歲以上長者中,約有30%女性與20%男性患有骨質疏鬆症。香港骨質疏鬆基金會更指出,香港約有30萬名50歲以上女性及10萬名男性患有骨質疏鬆,當中超過70%患者直到發生骨折才發現患病。
骨質疏鬆後,最常見的症狀是慢性背痛。但真正的危機不在疼痛本身,而是跌倒後果。
長者跌倒
後果遠比想象中嚴重

香港脆性髖部骨折個案由2020年的6,412宗持續上升至2023年的7,552宗,預計2050年將增至27,468宗。每五位長者中,就有一位曾經跌倒;65歲以上的社區長者中,每20人就有3人曾於一年內最少跌倒過一次,當中近一成因而骨折。
髖部骨折後,接近兩成患者在一年內死亡。 脆性髖部骨折死亡率,男性患者高於前列腺癌,女性患者高於乳癌。即使倖存,約50%患者會永久喪失獨立生活能力。
長期臥床必有壓瘡

更糟糕的是,長期臥床會引發一連串併發症——壓瘡(褥瘡)、肺炎、排尿困難、肌肉萎縮等。住院兩週以上的長者壓瘡率達28%。一次跌倒,可能從此改變一個家庭的命運。
預防骨質疏鬆,從補骨針開始。 適當的藥物治療可降低脊椎骨折風險達70%,髖部骨折風險降低40%。
什麼是補骨針?
補骨針係指用於治療骨質疏鬆的注射式藥物,主要分為兩大類:
促骨生成藥物:
刺激骨骼形成,增加骨密度
抗骨吸收藥物:
減緩骨質流失,降低骨折風險
那類人群最需要打補骨針?
- 經醫生診斷為骨質疏鬆(尤其T值低於-2.5)
- 曾發生脆性骨折(輕輕跌倒就骨折)
- 口服骨質疏鬆藥物效果不佳或無法耐受
- 骨折風險極高嘅長者
- 癌症骨轉移患者(如乳癌、攝護腺癌、肺癌)
- 以及長期接受荷爾蒙治療導致骨質流失的人士
醫師一提:骨質疏鬆是沉默的殺手,好多長者直到骨折先發現。若你的家人為高風險一族(如年紀大、體重過輕、有骨折史、長期用類固醇),建議儘早評估。
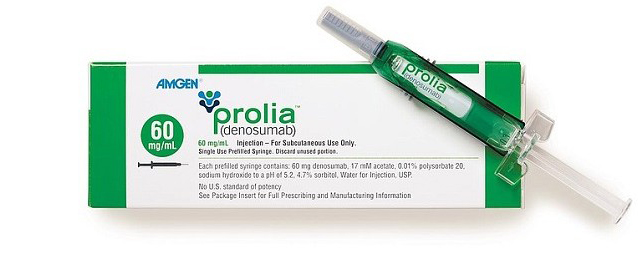
Prolia (博力加)
Prolia 是一種每半年注射一次的單株抗體藥物,主要用於增強骨密度,預防因骨質疏鬆導致的骨折。
- 主要成分:Denosumab (地舒單抗)
- 給藥頻率:每 6 個月 皮下注射一次
- 適用對象:停經後女性、高風險男性骨鬆、因癌症激素治療引起的骨失流
- 藥理作用:抑制「蝕骨細胞」,減少骨質流失,增加骨骼質量
- 必須補充:每日補充 鈣質 與 維生素 D
- 常見副作用:肌肉痠痛、背痛、手腳疼痛
- 罕見風險:低血鈣、顎骨壞死 (需注意口腔衛生)、非典型大腿骨折
Prolia可以擅自停藥嗎?
絕對不能。Prolia 與其他骨鬆藥不同,藥效不具持久性。若逾期未注射,骨密度會迅速下降,導致骨折風險(尤其是脊椎)大幅回升。如需停藥,必須由醫生安排銜接藥物。
治療須知
醫生評估:補骨針需經醫後處方,不可以隨便打
注射頻率:視乎藥物種類,市面最普及的博力加 (Prolia) 為每半年一次
營養補充:治療期間需配合足夠鈣質及維他命D3攝取
停藥反彈: 突然中斷治療,停藥後骨密度會迅速流失,令之前的治療前功盡棄,骨折風險反增
長期使用: 博力加通常需要長期注射(每半年一次)。若需停藥(例如治療達到目標),醫生通常會安排使用雙磷酸鹽類藥物(如骨力強、福善美)接續治療,將成果「鎖在」骨頭中。
牙科檢查: 治療前與治療期間須進行常規口腔檢查,若要進行拔牙或植牙手術,必須告知醫生
按時施打: 應嚴格遵循醫囑,按時施打
常見問題
補骨針透過抑制「蝕骨細胞」活性,穩定骨質結構並降低骨折風險,就像將骨頭「冷凍」起來,防止繼續流失。
這是極低機率(約 1%-5%)的嚴重副作用,特別是在施打期間進行拔牙或植牙等侵入性牙科手術時,風險會大幅提高。因此,老友宅醫的醫生會在施打前嚴格評估患者的口腔健康。
建議先進行牙齒檢查並處理好口腔問題。施打當天應多喝水,並在療程中額外補充鈣片與維生素 D3,以預防「低血鈣」引起的手腳抽搐。
視藥物種類而定。例如市面最普及的博力加 (Prolia) 為每半年一次,而有些藥物則需每月或每年施打一次。
部分雙磷酸鹽類針劑需經腎臟代謝。施打前醫生會抽血檢查腎功能指標,確保安全才進行注射。
總 結
骨質疏鬆是無聲殺手,長者跌倒後可致嚴重骨折甚至死亡。補骨針如 Prolia 每半年注射一次,能有效降低骨折風險,但切勿擅自停藥,否則骨質快速流失。





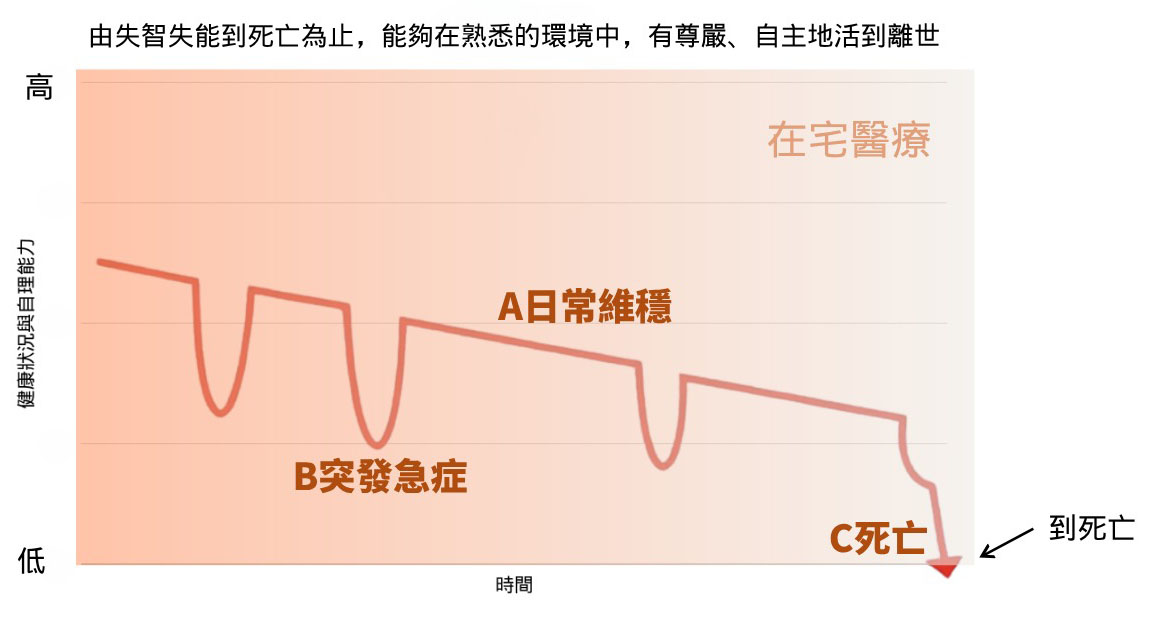


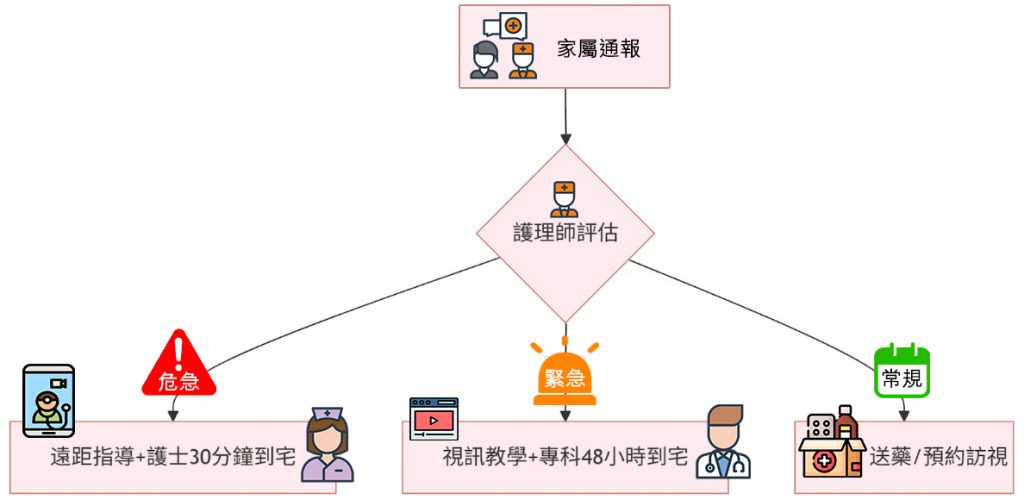

 「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩
「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩 「從復康到善終,全程守護爸爸心願」—— 真情見證
「從復康到善終,全程守護爸爸心願」—— 真情見證 「九旬母親的安心之選」——子女的信賴之選
「九旬母親的安心之選」——子女的信賴之選