【在宅醫療】如何幫到漸凍人症患者︰AngelCare的應用

一、什麼是漸凍症?
隨著醫療理念的進步和政策的支持,「在宅醫療」逐漸興起,此模式對於漸凍症患者及其家庭而言,不僅解決了亟待滿足的全天候醫療需求,更深入提供了個性化多層次的日常護理需求,並在疾病末期守護了患者的尊嚴與賦予家人身心靈支持。本篇主要講述由老友宅醫團隊研發的科技工具——AngelCare宅天使如何應用於在宅醫療,為漸凍人症患者及其家人帶來福祉。
二、在宅醫療的科技賦能:AngelCare整合照護網絡
漸凍症患者除醫療需求外,日常護理缺口(如翻身拍背、壓瘡預防、輔具操作)更是家屬痛點。香港勝在有姐姐(外籍看護),照顧率達72%,然多大部分外傭專業技能不足,AngelCare 宅天使作為照顧者專用 APP,整合醫療需求、護理需求、協作需求和其他需求,將碎片化照護轉化為系統化執行流程,驅動外傭精準落實每項任務,從根源提升品質與患者安全。
在宅醫療需求︰
由於病程進展及症狀多樣性患者常需按時服用多種藥物(如神經保護劑、症狀緩解藥物等),且劑量可能隨病情調整。對於照顧者而言,亟需建立系統化的藥物管理。
宅天使如何應用於在宅醫療?
APP透過強大的數據記錄功能,設定服藥提醒,劑量分裝標示,記錄實際服用時間及副作用,供醫師定期評估調整處方。家屬或照顧者協助覆核,確保「正確藥物、正確劑量、正確時間」執行。
在宅醫療需求︰
長期臥床者需要定期翻身、拍背排痰、更換尿片、護理壓瘡。
宅天使如何應用於在宅醫療?
可設置每小時轉身、換片提醒,APP 會按預設時間提醒外籍看護執行任務;若有插尿喉或胃喉者,設置定期清潔時間。
在宅醫療需求︰
漸凍症後期常需呼吸器輔助,需監測呼吸效率與血氧濃度、血壓、體溫等,血氧監測對漸凍症患者而言至關重要。
宅天使如何應用於在宅醫療?
當血氧濃度出現異常波動,APP 可提示異常,以便家屬與醫護介入,預防呼吸危機。
在宅醫療需求︰
記錄患者每日早午餐、下午茶、宵夜的攝入量;記錄長者每日排出量及頻率。
宅天使如何應用於在宅醫療?
對於吞嚥困難、需鼻胃管餵食的漸凍症患者,日常監測可確保其營養攝取充足,維持機體代謝平衡。
在宅醫療需求︰
需長期監控漸凍症患者心肺功能惡化跡象(如呼吸肌無力導致的低血氧、心臟自律神經失調引發的心律異常)及腎功能負荷。
宅天使如何應用於在宅醫療?
對心腎肺衰竭等症狀進行長期監測,發現異常情況或變化提醒調整治療方案或建議盡早就醫。
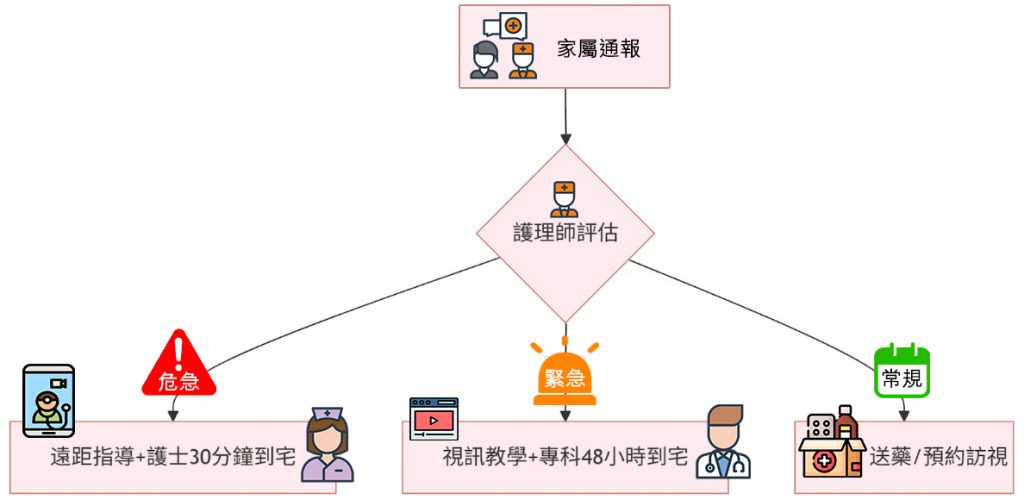
在宅醫療需求︰
突發情況下,醫生提供遠端診斷與治療建議,無需頻繁入院。
宅天使如何應用於在宅醫療?
AngelCare 的「找醫護」功能,隨時聯繫老友宅醫團隊。
在宅護理需求︰
刷牙、洗面、梳頭髮、換衫、剪指甲、洗頭、沖涼
宅天使如何應用於在宅醫療?
AngelCare 旨在調動外籍看護作為照顧主力軍,透過將每項護理任務數位化並生成定時提醒,使照護流程更直觀。系統驅動外傭高效執行任務,降低僱主監管負荷,實現科學分責。
在宅護理需求︰
定期更換床單與消毒空間,能有效降低感染風險及壓瘡發生率。
宅天使如何應用於在宅醫療?
將更換床單和清潔環境任務化,避免遺忘。
在宅護理需求︰
照顧團隊中有的成員負責日間照護,有的成員承擔夜間監測,可減輕主要照顧者負擔。
宅天使如何應用於在宅醫療?
不同家庭成員可根據自身情況在 APP 上領取任務。避免信息差,達成高效協作。
在宅復康需求︰
維持關節活動度,預防肌肉萎縮與僵硬。
宅天使如何應用於在宅醫療?
根據設定的復健時間表設置定時提醒,促使患者定期進行例如坐起等運動。
線上課程(待開發)︰
外籍看護要隨時學習護理知識,提升照護能力,確保安全性與規範性。
宅天使如何應用於在宅醫療?
醫護人員通過即時通訊軟件,線上示範如呼吸機維護、氣切口護理、導尿操作等專業護理技巧。
網上商場︰
耗材補給(如抽痰管、奶粉、營養劑、紙尿片、尿墊)。
宅天使如何應用於在宅醫療?
提供醫療用品供應,一鍵下單配送到宅,毋需外出,節約時間交通成本。
消耗品管理︰
監控耗材存量與有效期,避免短缺風險。
宅天使如何應用於在宅醫療?
設定庫存預警,自動提示補貨及更換過期物品。
附:香港主要家居照顧服務機構資訊
| 機構名稱 | 服務對象 | 服務內容 | 收費模式 | 服務區域 | 聯絡方式 |
| 東華三院 | 輪候資助院舍或經評估的嚴重殘疾人士,包括肢體傷殘、智障人士及家屬 | 個人照顧、接送服務、物理/職業治療康復訓練、護理服務 | 每月上限988(全套) 或按次收費按次收費(每小時33起) | 香港中西南區、離島、東區及灣仔 | 2803 2103 |
| 循道衛理楊震社會服務處 | 符合資格的嚴重肢體殘障人士及照顧者39 | 居家復健訓練、護理服務、輔具使用指導 | 個人照顧每小時33 物理治療每次51(45分鐘) | 九龍城、油尖旺、深水埗及將軍澳(坑口除外) | 2337 9966 |
| 基督教家庭服務中心 | 需長期居家護理的嚴重殘疾人士(如脊髓損傷、漸凍症患者) | 護士到診、疼痛管理、呼吸機護理支援 | 護理服務每次42(45分鐘) 復健訓練每小時33 | 觀塘、黃大仙區 | 3996 8515 |
| 香港耀能協會 | 嚴重肢體傷殘、腦癱患者及家屬 | 居家環境安全改造、吞嚥訓練、關節活動度維持計劃 | 按服務類別收費(例如家居改造評估$945/小時) | 沙田、大埔、北區、西貢及將軍澳坑口區 | 2602 8900 |
| 保良局 | 新界區嚴重殘疾人士,包括需呼吸機依賴或長期臥床患者 | 綜合照顧(含物理治療、營養指導、情緒支援)及緊急醫療轉介 | 每月988(全套)個別服務收費(如護士到診42/次) | 荃灣、元朗、天水圍 | 2486 3888 |
| 鄰舍輔導會 | 肢體傷殘、多重障礙人士及照顧者 | 居家復康運動、壓瘡預防護理、輔具租借 | 護理服務每次33 物理治療51/次 | 屯門、葵涌、青衣 | 2618 0411 |
| 長者社區照顧服務券計劃(保良局) | 60歲以上長者及殘疾人士(需符合社區券資格) | 復康運動(由物理治療師提供)、護理服務、家居安全評估 | 分級收費(如物理治療945/小時,護理服務909/小時) | 屯門、元朗區 | 9310 0867 |
| 路向四肢傷殘人士協會 | 四肢傷殘人士及家屬(側重社區融入支援) | 輔具應用培訓、心理輔導、照顧者喘息服務 | 會員免費(非會員按活動收費) | 全港(主要透過線上支援) | 網站:4limb.org |
| 機構名稱 | 服務對象 | 服務內容 | 收費模式 | 服務區域 | 聯絡方式 |
| 東華三院 | 輪候資助院舍或經評估的嚴重殘疾人士,包括肢體傷殘、智障人士及家屬 | 個人照顧、接送服務、物理/職業治療康復訓練、護理服務 | 每月上限988(全套) 或按次收費按次收費(每小時33起) | 香港中西南區、離島、東區及灣仔 | 2803 2103 |
| 循道衛理楊震社會服務處 | 符合資格的嚴重肢體殘障人士及照顧者39 | 居家復健訓練、護理服務、輔具使用指導 | 個人照顧每小時33 物理治療每次51(45分鐘) | 九龍城、油尖旺、深水埗及將軍澳(坑口除外) | 2337 9966 |
| 基督教家庭服務中心 | 需長期居家護理的嚴重殘疾人士(如脊髓損傷、漸凍症患者) | 護士到診、疼痛管理、呼吸機護理支援 | 護理服務每次42(45分鐘) 復健訓練每小時33 | 觀塘、黃大仙區 | 3996 8515 |
| 香港耀能協會 | 嚴重肢體傷殘、腦癱患者及家屬 | 居家環境安全改造、吞嚥訓練、關節活動度維持計劃 | 按服務類別收費(例如家居改造評估$945/小時) | 沙田、大埔、北區、西貢及將軍澳坑口區 | 2602 8900 |
| 保良局 | 新界區嚴重殘疾人士,包括需呼吸機依賴或長期臥床患者 | 綜合照顧(含物理治療、營養指導、情緒支援)及緊急醫療轉介 | 每月988(全套)個別服務收費(如護士到診42/次) | 荃灣、元朗、天水圍 | 2486 3888 |
| 鄰舍輔導會 | 肢體傷殘、多重障礙人士及照顧者 | 居家復康運動、壓瘡預防護理、輔具租借 | 護理服務每次33 物理治療51/次 | 屯門、葵涌、青衣 | 2618 0411 |
| 長者社區照顧服務券計劃(保良局) | 60歲以上長者及殘疾人士(需符合社區券資格) | 復康運動(由物理治療師提供)、護理服務、家居安全評估 | 分級收費(如物理治療945/小時,護理服務909/小時) | 屯門、元朗區 | 9310 0867 |
| 路向四肢傷殘人士協會 | 四肢傷殘人士及家屬(側重社區融入支援) | 輔具應用培訓、心理輔導、照顧者喘息服務 | 會員免費(非會員按活動收費) | 全港(主要透過線上支援) | 網站:4limb.org |
總 結
在香港,漸凍症患者可以透過「在宅醫療」實現全病程守護:慢性病居家管理、急性併發症在宅住院、科技整合照護,大幅降低非必要住院與感染風險。這不僅是醫療模式的革新,更是對生命自主的尊重。即使軀體困於方寸之地,心靈仍能擁抱生活的溫度。



 「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩
「圓滿生命最後旅程,在家平靜告別」—— 女兒的感恩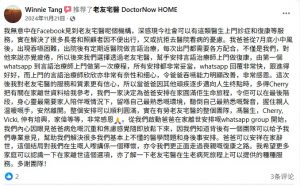 「從復康到善終,全程守護爸爸心願」—— 真情見證
「從復康到善終,全程守護爸爸心願」—— 真情見證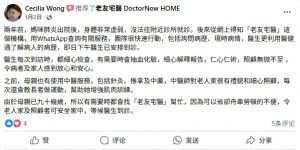 「九旬母親的安心之選」——子女的信賴之選
「九旬母親的安心之選」——子女的信賴之選